Meld je aan voor onze nieuwsbrief
Bij het aanmelden ga je akkoord met onze Privacy Policy
Inleiding
Traumatisch hersenletsel (neurotrauma) komt bij kinderen vaker voor dan bij volwassenen en is een frequente oorzaak van ziekte en overlijden ten gevolge van een externe oorzaak op de kinderleeftijd. Ernstig neurotrauma wordt gedefinieerd als een neurotrauma met een Glasgow Coma Score (GCS) kleiner dan 9 op de plaats van het ongeval. Een groot deel van de behandeling van kinderen met neurotrauma is ontleend aan ervaring die is opgedaan bij volwassenen. Met de komst van de internationale richtlijnen is in 2003(1) een basis gelegd voor evidence-based behandeling van deze kinderen. In 2007 zijn nieuwe richtlijnen voor volwassenen verschenen met enkele implicaties voor kinderen(2). Samen met aanvullende literatuur werden deze in 2008 vertaald naar de Nederlandse situatie(3). Gegeven de specifieke omstandigheden waaronder deze kinderen worden behandeld en hun conditie is gerandomiseerd onderzoek en het verkrijgen van informed consent daartoe uiterst moeilijk. Vooral voor therapieën die al langer bestaan en die algemeen beschouwd worden als een reguliere en effectieve behandeling is vaak weinig bewijs. Naarmate een behandeling recenter is geïntroduceerd neemt het wetenschappelijke bewijs toe, wat echter niet per se betekent dat de oudere behandeling onwerkzaam zou zijn. Ook komt het regelmatig voor dat adviezen voor een bepaalde behandeling ontleend zijn aan inclusiecriteria van een studie. Als de studie leidt tot positieve resultaten worden de criteria vaak in hun ge- heel overgenomen als aanbeveling, hoewel hun individuele effect niet is onderzocht. Een goed voorbeeld daarvan is de nagestreefde cerebrale perfusiedruk voor volwassenen. Aan de hand van de richtlijnen uit 2000 werd voor volwassenen een minimale cerebrale perfusiedruk nagestreefd van 70 mmHg. Deze waarde was ontleend aan inclusiecriteria van een (effectieve) studie bij volwassenen met een subarachnoïdale bloeding. Vaak was deze waarde alleen met hulp van hoge doseringen inotropie en vasopressie te bereiken met de frequente bijwerkingen en risico?s hiervan tot gevolg. Toen deze grens echt werd onderzocht bij volwassenen met een neurotrauma, bleek dat patiënten waar een CPP van 50-70 werd aangehouden een even goede uitkomst hadden als patiënten waar de hogere grenswaarde werd aangehouden, maar met veel minder bijwerkingen.
Derhalve is deze lagere grens in de nieuwe richtlijnen voor volwassenen van 2007 overgenomen. De richtlijn voor kinderen van 2003 was gebaseerd op de volwassen richtlijn van 2000 en suggereert een leeftijdsafhankelijke streefwaarde CPP van 40-65 mm Hg. Het wordt aan de behandelaar overgelaten hoe dit voor de individuele patiënt precies moet worden geïnterpreteerd. Gezien de verlaging van de richtlijn voor volwassenen is de bovengrens van de richtlijn voor kinderen dus vermoedelijk aan de hoge kant. Dit voorbeeld illustreert een aantal belangrijke aspecten in het onderzoek naar patiënten met hersenletsel. Ten eerste werden inclusiecriteria uit een eerdere studie gebruikt als richtlijn voor een studie met een andere populatie en ten tweede was de nagestreefde waarde zelf niet onderzocht. De volwassene met een neurotrauma is gemiddeld jonger en kan een andere vasculaire conditie hebben dan de gemiddelde patiënt met een subarachnoïdale bloeding, hetgeen meteen ook het probleem van de heterogeniciteit van de patiëntenpopulatie benadrukt. Deze verschillen tussen patiënten onderling gelden bij kinderen nog sterker dan bij volwassenen. De eventuele schade die wordt veroorzaakt door een neuro- trauma is bij alle patiënten afhankelijk van de aard van het trauma en van individuele verschillen tussen patiënten. Bovendien spelen bij kinderen de leeftijd en de ontwikkelingsfase van de hersenen een zeer belangrijke rol welke vaak moeilijk te voorspellen is. Enerzijds bestaat er bij jonge kinderen een groter functioneel herstellend vermogen dan bij volwassenen, door echt herstel of door overname van functie. Bij volwassenen spelen leeftijdsverschillen een minder prominente rol. Anderzijds bestaat ook het bekende fenomeen van het kind dat zich in een relatief goede conditie presenteert en toch onverwacht sterk verslechtert of zelfs over- lijdt(4).
Verder is er een relatie tussen de aard van het trauma en de leeftijd van de patiënt, wat vergelijkend onderzoek verder bemoeilijkt. Het ene letsel is diffuser dan het andere en de hoeveelheid energie kan tussen ver- schillende traumamechanismen sterk verschillen. ?Shaken adolescenten? komen niet voor en zuigelingen hebben zelden verkeersongevallen die lij- ken op de (brom)fietsende tieners. Ook herhaald letsel, zoals bij het ?shaken baby syndroom?, is moeilijk vergelijkbaar met andere vormen van neurotrauma. Overigens zijn er vooralsnog geen aanwijzingen dat toegebracht letsel anders zou moeten worden behandeld(5).
Bij diermodellen zijn er zelfs aanwijzingen dat ook het geslacht van het pasgeboren proefdier van invloed kan zijn op het beloop na een traumatisch hersenletsel, lang voordat geslachtshormonen hun effect kunnen hebben(6). De huidige behandeling geschiedt in grote lijnen op geleide van de intracraniële druk (ICP) en de daarvan afgeleide ?cerebrale perfusiedruk? (CPP) waarbij standaard waarden worden aangehouden. Het is goed denkbaar dat toekomstig wetenschappelijk onderzoek zal uitwijzen dat individuele aanpassingen in de behandeling, op basis van uitgebreide- re monitoring, kunnen leiden tot betere uitkomsten.
Huidige bewaking van ICp en Cpp
De huidige behandeling van kinderen met ernstig schedelhersenletsel is grotendeels gebaseerd op de internationale richtlijnen voor kinderen uit 2003 (Figuur 1)(1). Het doel van de behandeling is om zoveel mogelijk secundaire schade te voorkomen. Dit betekent dat voor de gebieden van de hersenen die bedreigd worden, maar die niet onherstelbaar beschadigd zijn, de optimale omstandigheden moeten worden geschapen om te kunnen herstellen. In de praktijk betekent dit dat vooral wordt gestreefd naar een optimale weefselperfusie. Hiervoor wordt gebruik gemaakt van het verschil tussen de druk in de hersenen (ICP) en de bloeddruk (MAP). De belangrijkste bewakingsparameter binnen deze richtlijnen is het niveau van bewustzijn uitgedrukt in de pediatrische GCS (p-GCS). Hoewel deze parameter bij kinderen minder sensitief is voor cerebrale schade dan bij volwassenen, is het toch de enige vorm van bewaking die rechtstreeks iets zegt over de functie van de hersenen. Verslechtering van het bewust- zijn is een gevoelige maat voor drukverhoging en kan een reden zijn voor (nieuwe) beeldvorming en eventueel voor een wijziging in de behandeling.
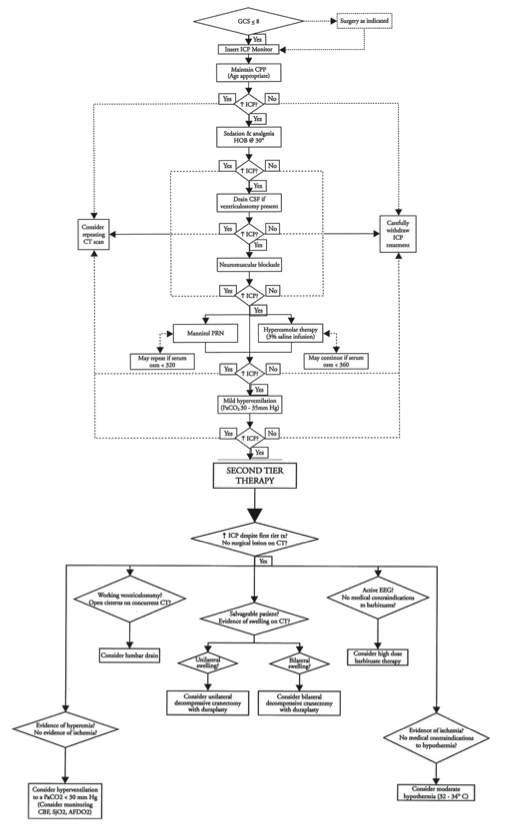
Figuur 1. Schematische weergaven van de internationale richtlijnen voor de behandeling van kinderen met ernstig traumatisch hersenletsel. Naar Adelson et al.(1).
Indien het bewustzijn laag is met een (p-)GCS <9 wordt bewaking door middel van klinisch neurologisch onderzoek onbetrouwbaar en is er principieel sprake van een bedreigde luchtweg. Voor de verdere behandeling met een zekere luchtweg zal dan veelal worden gekozen om de patiënt te sederen, te intuberen en te beademen. Voor de bewaking zullen een arteriële lijn en intracraniële drukmeter worden ingebracht. De eerste (invasieve) bewaking van ICP werd ontwikkeld in de jaren na de tweede wereldoorlog. Gelijktijdig, zowel in Frankrijk (elektronisch) als in Duitsland (mechanisch). Door de taalbarrière duurde het echter nog vele jaren voordat men van elkaars ontwikkelingen op de hoogte was en voordat dit in de rest van de wereld zou worden toegepast. Bij de bewaking van ICP en CPP wordt uitgegaan van de klassieke Monro-Kellie hypothese(7). Deze beschrijft de schedel als een gesloten doos die gevuld wordt door drie compartimenten, te weten: bloed, liquor en hersenweefsel. Indien één of meerdere van deze compartimenten toenemen zal de intracraniële druk aanvankelijk mild, en bij het overschrijden van het kritieke volume, sterk, toenemen. Toename van bloed in de schedel wordt onderverdeeld in extravasculair (bloeding) of intravasculair. Dit laatste kan bijvoorbeeld door veneuze stuwing zijn of door arteriële vasodilatatie.
Toename van het liquorcompartiment kan, onder andere, berusten op een obstructie van de liquorcirculatie of een resorptiestoornis van liquor. In de vroege fase van het neurotrauma zal een toename van de intracraniële druk echter hoofdzakelijk berusten op een zwelling van het hersenweefsel zelf. Dit oedeem is waarschijnlijk multifactorieel bepaald, waarbij zowel hypoxisch-is-chaemische factoren een rol spelen maar ook metabole, cytotoxische en andere factoren. Ook subklinische convulsies kunnen leiden tot toename van hersenoedeem. Bij toename van de intracraniële druk kan door compressie een verdere afname van de weefselperfusie ontstaan. Dit heeft een toename van de ischaemie tot gevolg vooral in de meest bedreigde zones met secundaire schade. Toenemende zwelling kan eventueel leiden tot inklemming van hersenweefsel in natuurlijke of traumatische openingen van de schedel. Bij zuigelingen zal er meestal nog een open fontanel zijn en dito schedelnaden maar dit beschermt niet (volledig) tegen een stij- ging van de ICP of inklemming. Er bestaan verschillende varianten van drukmeters die epiduraal, intra-parenchymateus of intraventriculair kunnen worden ingebracht. Intraventriculaire drukmeters kunnen tevens de mogelijkheid bieden liquor te draineren en hebben daarom een lichte voorkeur vanuit therapeutisch oogpunt. Andere drukmeters bieden soms de mogelijkheid om meer dan alleen druk te meten zoals weefseloxygenatie of temperatuur. De eenheid waarin de gemeten druk wordt weergegeven is van belang.
Meestal zal de monitor de ICP weergeven in mmHg om het te kunnen relateren aan de bloeddruk. Bij klassieke lumbaalpuncties of bij meting via een externe drain is het echter gebruikelijk om te spreken over waterdruk (cm H2O). Zo komt een druk van 10 mmHg ongeveer overeen met 13,6 cm H2O. Voor de berekening van bijvoorbeeld de perfusiedruk is het essentieel dat consequent dezelfde eenheid (mm Hg) wordt gebruikt. Vanuit de (arteriële) bloeddruk en de (invasief gemeten) ICP kan de CPP worden berekend. De CPP wordt gedefinieerd als het verschil tussen de gemiddelde arteriële bloeddruk (MAP) en de ICP: dus CPP=MAP-ICP. De centraal veneuze druk (CVD) speelt voor de perfusie van de hersenen normaal gesproken geen directe rol van betekenis aangezien deze, in klinisch relevante omstandigheden, lager zal zijn dan de ICP. Veelal zal de bewakingsmonitor al deze waarden tonen. Hiermee wordt dus niet de functie van de hersenen bewaakt maar alleen de druk. Bij iedere knik in het beloop zal opnieuw beeldvorming moeten worden overwogen om eventuele behandelbare oorzaken op te sporen.
Voor volwassen en kinderen wordt een ICP van >20 mm Hg aangehouden als grens voor behandeling. Inklemming is echter incidenteel ook mogelijk bij lagere druk, afhankelijk van de plaats van de laesie, terwijl in specifieke gevallen een hogere druk misschien geaccepteerd kan worden. Als streefwaarden voor de CPP, bij een verhoogde ICP, wordt voor volwassenen 50-70 mmHg aangehouden. Voor kinderen geldt nog een leeftijdsafhankelijk continuüm van 40-65 mmHg. In het licht van de recenter gewijzigde richtlijn voor volwassenen is de bovengrens hiervan wellicht wat hoog gekozen(1-3). Voor volwassen traumapatiënten met een afwijkende CT-scan en een laag bewustzijnsniveau is de behandeling op geleide van ICP en CPP bewezen(2). Goede gerandomiseerde studies bij kinderen ontbreken. Er is echter geen reden om aan te nemen dat dit bij kinderen anders zou liggen en de beperkte studies hiernaar lijken dit ook te bevestigen. Aangezien behandeling zonder bewaking als bewezen schadelijk wordt beschouwd, zullen er ook waarschijnlijk geen grote trials bij kinderen komen en is het ook voor kinderen de algemeen geaccepteerde richtlijn.
Een overzicht van ICp en Cpp geleide behandeling
Soms kunnen er bij de eerste opvang van de patiënt, of op enig moment vóór het inbrengen van de drukmeter, al duidelijke tekenen zijn van een verhoogde intracraniële druk. Uitingen hiervan zijn, onder andere, een wijde lichtstijve pupil, hypertensie, bradycardie of een achteruitgang van de GCS. In dat geval kan al gestart worden met bijvoorbeeld osmotische therapie. Als de symptomen van drukverhoging gepaard gaan met mogelijke verschijnselen van inklemming zoals strekkrampen kan tijdelijk hyperventilatie worden overwogen(3). Shock en hypoxie op enig moment zijn slechte prognostische tekenen en zij dienen agressief behandeld te worden(8,9). Er is geen bewijs dat endotracheale intubatie leidt tot betere uitkomsten dan beademing met masker en ballon. Pogingen hiertoe kunnen, zeker in minder ervaren handen, wel leiden tot ernstige beschadi- ging van de luchtwegen met een hogere mortaliteit en morbiditeit tot gevolg(10,11).
Bij een geïntubeerd kind dient naast de oxygenatie ook de ventilatie bewaakt te worden door middel van capnografie(10). Het preventief toedienen van hypertone vloeistoffen aan patiënten zonder evidente tekenen van shock of van intracraniële drukverhoging is niet zinvol(12) evenmin als preventief opgelegde hypothermie(13). Uit Amerikaan- se studies is gebleken dat kinderen uit een stedelijke omgeving met een ernstig neurotrauma een significant lagere mortaliteit hadden als zij primair naar een gespecialiseerd (kinder-) traumacentrum werden vervoerd in plaats van naar het locale ziekenhuis(1,14,15). Dit effect werd teniet gedaan als de transporttijd naar een dergelijk centrum meerdere uren bedroeg maar dat is niet relevant voor de Nederlandse situatie. Zo spoedig mogelijk zal beeldvorming moeten plaatsvinden en dit moet bij iedere verslechtering gedurende de verdere behandeling steeds weer overwogen worden(1,4). Indien er een chirurgisch behandelbare oorzaak wordt gevonden, zoals een operabele intracraniële bloeding, dan zal deze uiteraard met de hoogste prioriteit moeten worden aangepakt. Zoals reeds bovenstaand werd beschreven vormen ICP en CPP de hoekstenen van de intensieve bewaking van de comateuze patiënt met een ernstig neurotrauma. Bij een ICP >20 mmHg en bij ontbreken van een chirurgisch behandelbare oorzaak zal geprobeerd worden de ICP via conservatieve maatregelen te verlagen. Bij een relatief lage bloeddruk, of indien de behandeling van de ICP onvoldoende resultaat oplevert, zal met conventionele medicamenteuze therapie waaronder vaatvulling, inotropie en vasopressie, worden geprobeerd om de bloeddruk en daarmee de CPP te ver- hogen. Geen van de therapieën die gericht zijn op verlaging van de ICP is bij kinderen onomstotelijk wetenschappelijk bewezen met betrekking tot de uiteindelijke uitkomst voor de patiënt(3).
De behandeling berust op de combinatie van ervaring van deskundigen, beperkte studies bij kinderen en wordt aangevuld met, eventueel bewijzende, resultaten van studies bij volwassenen. De basisbehandeling bij een verhoogde ICP zal berusten op goede sedatie van de patiënt, 30o elevatie van het hoofdeinde, normoventilatie en het handhaven of corrigeren van de elektrolyten, glucose et cetera(1). Gezien het potentieel fatale ?Propofol infusie syndroom? dat bij kinderen sneller kan optreden dan bij volwassenen en fa- taal kan verlopen, moet men zeer terughoudend zijn met dit sedativum(16). Voor spierverslapping is geen bewijs zowel met betrekking tot de ICP als voor de vermeende afname van de zuurstofconsumptie maar de nadelige gevolgen daarvan zijn evident(17). Koorts is gevaarlijk voor bedreigde hersencellen en dient dus agressief bestreden te worden(1). Osmotische therapie via een hyperosmotische vloeistof (Mannitol en/of hypertone zout- of zetmeelproduct) is bedoeld om vocht te onttrekken aan het hersenweefsel en daarmee de zwelling te verminderen. Mannitol verlaagt tevens de viscositeit van het bloed dat tot een betere doorbloeding zou kunnen leiden. Hypertoon zout ondersteunt naast de osmotische werking ook de hemodynamiek en doet dus zowel iets aan de ICP als aan de MAP waardoor het effect op de CPP tweeledig is. Hypertoon zout is bewezen effectief voor de verlaging van de ICP bij kinderen en het is een van de best onderzochte behandelingsmodaliteiten(1,2).
Liquordrainage kan overwogen worden om het liquorcompartiment te verkleinen en daarmee ruimte te creëren in de schedel, zelfs als er geen hydrocefalus is. Liquor kan gedraineerd worden via een externe ventrikeldrain of via sommige ICP meetsystemen. Bij goede communicatie kan ook via een lumbale drain liquor worden gedraineerd maar gezien de risico?s op inklemming zal dit slechts zelden en als één van de laatste redmiddelen worden ingezet. Liquordrainage is in sommige centra de primaire behandeling van verhoogde ICP en staat hoog in het stappenplan van de internationale richtlijnen voor volwassenen en kinderen(1,2). Tekenen van epilepsie moeten uiteraard worden behandeld, maar preventieve toediening van anti-epileptica wordt niet zinvol geacht(1,2). Indien bovengenoemde behandeling onvoldoende is kan worden gekozen voor een tweedelijns behandeling (Figuur 1)(1). Voor deze behandelingen is nog minder bewijs maar dat wil niet zeggen dat zij altijd zinloos zijn. De keuze hiervoor zal afhankelijk zijn van de conditie van de patiënt en zijn prognose en van de locale ervaringen in het centrum. De verdere behandeling om de ICP te verlagen kan bestaan uit een chirurgische decompressieve craniëctomie, opgelegde therapeutische hypothermie (anders dan preventief bij opname), gecontroleerde hyperventilatie of een opgelegd barbituratencoma. Allen zijn effectief in het verlagen van de ICP, maar een gunstig effect op de uiteindelijke uitkomst is nog omstreden. Corticosteroïden zijn niet zinvol en mogelijk schadelijk. Derhalve hebben zij in de geldende richtlijnen geen plaats in de behandeling van het neurotrauma.
Aanvullende, toekomstige en experimentele bewaking
De situatie van cellen of weefsel met een bedreigde circulatie is niet uniek voor de hersenen. Ten opzichte van de andere weefsels kampen we echter met de beperking dat de hersenen moeilijk toegankelijk zijn voor metingen en dat ook de werking moeilijker te monitoren is dan van veel andere orgaansystemen. Zo is het bij een traumapatiënt veel eenvoudiger om de diurese objectief te kwantificeren dan om zijn bewustzijn te ver- volgen. Ook zijn er vele geavanceerde technieken om de Cardiac Output van de individuele patiënt te bepalen terwijl we voor de bewaking van de hersenen moeten terugvallen op de bloeddruk, de intracraniële druk en standaard richtlijnen voor hun streefwaarden, zonder de behoefte van de hersenen op dat moment te kennen.
Bulbus jugularis oxymetrie
Bij deze bewaking wordt een sensor of een passende centraal veneuze lijn retrograad opgevoerd via de halsvene (vena jugularis) tot in de bulbus jugularis: de verwijding van de vena jugularis juist onder de schedelbasis. Hierin kan men dan de saturatie van het veneuze bloed dat afkomstig is vanuit de hersenen bepalen, vergelijkbaar met de centraal veneuze saturatie bij de systemische circulatie. Het is dus een globale maat die niets zegt over regionale verschillen. Deze techniek is bij volwassenen gangbaarder dan bij kinderen vooral door de technische beperkingen van het opvoeren van een dergelijke katheter bij een (klein) kind. De weinige studies die verricht zijn bij kinderen suggereren een nuttige aanvulling op het voornoemde beleid waarbij de technische nadelen opwegen tegen de voordelen(18).
Bewaking van de cerebrale autoregulatie
Indien de bloeddruk en dus de CPP zich bevindt in het (voor die patiënt op dat moment) adequate bereik is er sprake van cerebrale autoregulatie (Figuur 2). Dit betekent dat bij een stijging van de bloeddruk de bloedvaten zich zullen vernauwen en bij een verlaging van de bloeddruk zij zich juist zullen verwijden. Hiermee krijgen de hersenen een adequate perfusie, onafhankelijk van de bloeddruk. Als de bloeddruk buiten dit bereik valt zal de doorbloeding rechtstreeks afhankelijk worden van deze systeembloeddruk in plaats van de locale behoefte, wat een zeer ongewenste situatie is. Aangezien de bloeddruk bij iedere patiënt voortdurend varieert kan men, als men beschikt over een continue meting van de ICP en de bloeddruk, doorlopend de correlatie uitrekenen tussen die waarden. Hiervoor is geen aanvullende meetapparatuur nodig en de correlatie (PRx) kan met behulp van specifieke software uit de monitorgegevens worden berekend. Een positieve correlatie betekent dat de bloeddruk en cerebrale doorbloeding aan elkaar gerelateerd zijn en dat de patiënt dus buiten het gebied valt van de cerebrale autoregulatie. Dit is prognostisch ongunstig bij volwassen patiënten(19). Het lijkt dus logisch om de CPP te sturen op geleide van de cerebrale autoregulatie in plaats van op standaard streefwaarden maar bewijzende studies met betrekking tot PRx-gerichte therapie en uitkomst ontbreken nog volledig bij kinderen. Boven- dien zijn er aanwijzingen dat bij kinderen de cerebrale autoregulatie iets anders verloopt dan bij volwassenen en dat onderzoek specifiek bij kin- deren noodzakelijk is omdat resultaten van volwassenen dus mogelijk niet te extrapoleren zijn naar kinderen(20).
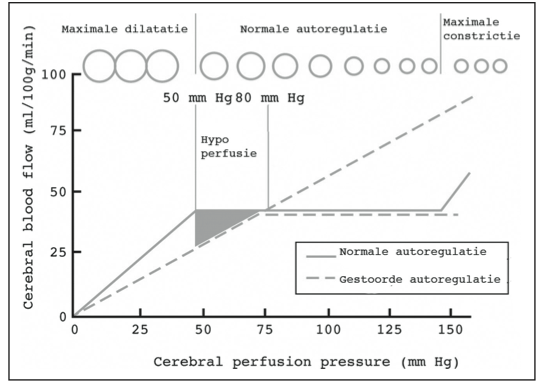
Figuur 2. Schematische weergave van cerebrale autoregulatie. Gemodificeerd naar Dunn, LT(23).
Microdialyse en overige invasieve technieken
Voor microdialyse wordt een ICP-probe ingebracht waarbij het door een separaat kanaal mogelijk is om via microspoeling, desgewenst continu, stofwisselingsproducten, neurotransmitters en andere stoffen vanuit het hersenweefsel te verkrijgen waaronder melkzuur en ontstekingseiwitten. Deze techniek is invasief en vereist een dikkere probe, maar kan meer licht werpen op de locale functie, weefselschade en mogelijk ook op de prognose. Wel is de analyse beperkt tot het gebied waar de probe zich bevindt en zijn behandelconsequenties van eventuele bevindingen nog onduidelijk(18). Naast probes voor drukmeting alleen zijn er ook probes voor de meting van de locale oxygenatie van het weefsel waar de probe zich bevindt of van de locale temperatuur. Ook deze waarden kunnen, eventueel in combinatie met de andere technieken, meer informatie opleveren over de weefselperfusie. Deze zouden consequenties kunnen hebben voor de behandeling. Het is denkbaar dat aanvullende bewaking ook aanvul- lende behandeling mogelijk maakt die nu als minder veilig wordt beschouwd, zoals therapeutische hyperventilatie(2).
Non-invasieve technieken
Er bestaan een aantal non-invasieve technieken. Ook deze kunnen aanvullende informatie kunnen geven over de perfusie van de hersenen en zullen mogelijk in de toekomst een meer prominente plaats krijgen in de diagnostiek en de bewaking.
Echosonografische technieken
De bekendste en de bij volwassen patiënten meest gebruikte techniek is de Transcraniële Doppler (TCD). Bij deze techniek worden met behulp van speciale echoapparatuur door het schedelbot heen arteriële flowpatronen in de hersenen vastgelegd, analoog aan het onderzoek van andere bloedvaten in het lichaam(21). Zo kan een beeld worden verkregen van de arteriële perfusie. Aangezien een compleet flowpatroon zichtbaar wordt, is uit de demping het patroon ten opzichte van de arteriële bloeddrukcurve een non-invasieve schatting van de ICP mogelijk. Er zijn ook andere, nog experimentele, toepassingen van sonografische technieken zoals meting van de flowpatronen via het oog. Deze laatste techniek wordt vooralsnog alleen in experimenten bij ambulante proefpersonen gebruikt.
NIRS
NIRS is een technologie waarbij licht met een golflengte grenzend aan infrarood (?Near-Infra-Red Spectroscopy?) door de hersenen wordt ge- zonden en weer via een probe wordt opgevangen. De extinctie van het licht en de variaties daarin zijn een maat voor de globale oxygenatie en dus ook voor de doorbloeding van de hersenen. De techniek is in de verte verwant aan de transcutane saturatiemeting en kan voor diverse organen, waaronder de hersenen, worden gebruikt(18).
MRI/CT
Diverse technieken op basis van zowel MRI als CT bieden de mogelijkheid om locale en regionale doorbloeding van verschillende delen van de hersenen te tonen. Gezien alle praktische nadelen van het maken van frequente scans bij Intensive Care patiënten zijn deze vooralsnog alleen voor research bruikbaar.
Tympanometrie
De subarachnoidale ruimte staat in verbinding met het binnenoor via het cochleaire aquaduct. Dit betekent dat een verhoging van de intracraniële druk zich vertaalt in een verhoogde druk van de endolymfe in het binnen- oor. Bij tympanometrie wordt een toon aangeboden aan het trommelvlies van het kind en via een microfoon weer opgevangen. Normaal gesproken wordt deze techniek gebruikt voor het objectief testen van het gehoor. Via deze techniek is het echter ook mogelijk om non-invasief een vrij grove schatting te maken van de intracraniële druk(22). Vooralsnog lijkt deze techniek geen aanvullende waarde te hebben. Zij wordt gezien de relatieve technische eenvoud en het non-invasieve karakter in ontwikkelingslanden wel hiervoor gebruikt, vooral als trend binnen een patiënt.
Conclusies
Traumatisch hersenletsel is een frequente oorzaak van ziekte en overlijden door een externe oorzaak op de kinderleeftijd. Ernstig neurotrauma wordt gedefinieerd als een neurotrauma met een Glasgow comascore kleiner dan 9 op de plaats van het ongeval. De behandeling van de kinderen gebeurt op basis van (inter-) nationale richtlijnen die vooral gebaseerd zijn op ervaring, dierexperimenteel onderzoek en resultaten van studies bij volwassenen en die maar beperkt zijn onderzocht bij kinderen. Deze behandeling is gericht op het voorkomen van secundaire schade aan bedreigde gebieden in de hersenen. De monitoring van de individuele patiënt bestaat meestal uit de standaard bewaking van de vitale functies, aangevuld met invasieve meting van de intracraniële druk en de berekening van de cerebrale perfusiedruk uit deze waarden. Beeldvorming door middel van een CT of MRI wordt initieel en bij verslechtering vooral gebruikt om chirurgisch behandelbare oorzaken aan te tonen of uit te sluiten.
De protocollaire behandeling op geleide van de ICP en CPP met standaard streefwaarden is bij volwassenen bewezen effectief en er zijn goede redenen om aan te nemen dat dit ook voor kinderen geldt. Informatie over de conditie van het bedreigde hersenweefsel van de individuele patiënt zou echter kunnen leiden tot een meer aangepaste behandeling met mogelijk betere uitkomsten. Er zijn inmiddels technieken beschikbaar die meer informatie kunnen geven over de cerebrale autoregulatie, doorbloeding, oxygenatie en stofwisseling van de hersenen van de patiënt. Ook komen aanvullende non-invasieve meetmethoden ter beschikking. Sommige van deze methoden zijn nog in een experimenteel stadium, andere worden reeds beperkt bij (volwassen) patiënten toegepast. Van meer bewaking alléén worden patiënten niet beter maar wellicht dat deze gegevens in de toekomst wel kunnen leiden tot een nog betere behandeling van de individuele patiënt.
Literatuur
1. Guidelines for the acute medical management of severe traumatic brain injury in infants, children, and adolescents. Crit Care Med 2003 Jun;31(6 Suppl):S407-S491.
2. Guidelines for the management of severe traumatic brain injury. J Neurotrauma 2007;24 Suppl 1:S1-106.
3. Petru R, Peerdeman S, Ouwerkerk W van. Zorg(en) rond het kind met ernstig traumatisch hersenletsel. Tijdschrift voor Kindergeneeskunde 2008 Jun 1;76(6):296-303.
4. Lobato RD, Rivas JJ, Gomez PA, Castaneda M, Canizal JM, Sarabia R, et al. Head-in-
jured patients who talk and deteriorate into coma. Analysis of 211 cases studied with
computerized tomography. J Neurosurg 1991 Aug;75(2):256-261.
5. Cho DY, Wang YC, Chi CS. Decompressive craniotomy for acute shaken/impact baby
syndrome. Pediatr Neurosurg 1995;23(4):192-198.
6. Renolleau S, Fau S, Charriaut-Marlangue C. Gender-related differences in apoptotic
pathways after neonatal cerebral ischemia. Neuroscientist 2008 Feb;14(1):46-52.
7. Stern WE. Intracranial Fluid Dynamics: The Relationship of Intracranial Pressure to the Monro-Kellie Doctrine and the Reliability of Pressure Assessment. J R Coll Surg
Edinb 1963 Oct;9:18-36.
8. Adelson PD, Bratton SL, Carney NA, Chesnut RM, du Coudray HE, Goldstein B, et al.
Guidelines for the acute medical management of severe traumatic brain injury in in- fants, children, and adolescents. Chapter 4. Resuscitation of blood pressure and oxy- genation and prehospital brain-specific therapies for the severe pediatric traumatic brain injury patient. Pediatr Crit Care Med 2003 Jul;4(3 Suppl):S12-S18.
9. Luerssen TG, Klauber MR, Marshall LF. Outcome from head injury related to patient?s age. A longitudinal prospective study of adult and pediatric head injury. J Neurosurg 1988 Mar;68(3):409-416.
10. Adelson PD, Bratton SL, Carney NA, Chesnut RM, du Coudray HE, Goldstein B, et al. Guidelines for the acute medical management of severe traumatic brain injury in in- fants, children, and adolescents. Chapter 3. Prehospital airway management. Pediatr Crit Care Med 2003 Jul;4(3 Suppl):S9-11.
11. Wang HE, Yealy DM. Out-of-hospital endotracheal intubation: where are we? Ann Emerg Med 2006 Jun;47(6):532-541.
12. Bulger EM, May S, Brasel KJ, Schreiber M, Kerby JD, Tisherman SA, et al. Out-of- hospital hypertonic resuscitation following severe traumatic brain injury: a randomized controlled trial. JAMA 2010 Oct 6;304(13):1455-1464.
13. Clifton GL, Valadka A, Zygun D, Coffey CS, Drever P, Fourwinds S, et al. Very early hypothermia induction in patients with severe brain injury (the National Acute Brain Injury Study: Hypothermia II): a randomised trial. Lancet Neurol 2011 Feb;10(2):131- 139.
14. Potoka DA, Schall LC, Gardner MJ, Stafford PW, Peitzman AB, Ford HR. Impact of pediatric trauma centers on mortality in a statewide system. J Trauma 2000 Aug;49(2):237-2345.
15. Johnson DL, Krishnamurthy S. Send severely head-injured children to a pediatric trau- ma center. Pediatr Neurosurg 1996 Dec;25(6):309-314.
16. Corbett SM, Montoya ID, Moore FA. Propofol-related infusion syndrome in intensive care patients. Pharmacotherapy 2008 Feb;28(2):250-258.
17. Deem S, Lee CM, Curtis JR. Acquired neuromuscular disorders in the intensive care unit. Am J Respir Crit Care Med 2003 Oct 1;168(7):735-739.
18. Rohlwink UK, Figaji AA. Methods of monitoring brain oxygenation. Childs Nerv Syst 2010 Apr;26(4):453-464.
19. Czosnyka M, Brady K, Reinhard M, Smielewski P, Steiner LA. Monitoring of cerebro- vascular autoregulation: facts, myths, and missing links. Neurocrit Care 2009;10(3):373-386.
20. Guerguerian AM, Lo TY, Hutchison JS. Clinical management and functional neuro- monitoring in traumatic brain injury in children. Curr Opin Pediatr 2009 Dec;21(6):737-744.
21. Figaji AA. Practical aspects of bedside cerebral hemodynamics monitoring in pediatric TBI. Childs Nerv Syst 2010 Apr;26(4):431-439.
22. Shimbles S, Dodd C, Banister K, Mendelow AD, Chambers IR. Clinical comparison of tympanic membrane displacement with invasive ICP measurements. Acta Neurochir Suppl 2005;95:197-199.
23. Dunn LT. Raised intracranial pressure. J Neurol Neurosurg Psychiatry 2002 Sep;73 Suppl 1:i23-i27.