Meld je aan voor onze nieuwsbrief
Bij het aanmelden ga je akkoord met onze Privacy Policy
Richtlijn
In de richtlijn van de NVIC was er in het geheel nog geen aandacht voor spirituele zorg. Dat er nu wel expliciet aandacht is voor dit thema is geweldig. De vraag is wel of het helder is wat aandacht voor spirituele zorg concreet inhoudt. Deze vraag werd opgeroepen door de lezing die Jos Latour, wetenschappelijk onderzoeker, IC-verpleegkundige en adviseur in de begeleidingscommissie van de verpleegkundige richtlijn, tijdens de presentatie van die richtlijn hield. In deze lezing benoemde hij 7 domeinen die op basis van literatuuronderzoek ontwikkeld zijn met betrekking tot End-of-life-care op een IC. Van die domeinen betrof er één ook spirituele zorg. Dit domein werd door Latour omschreven als de zorg voor religieuze aspecten. Als voorbeeld noemde hij de diversiteit aan culturen en religies die bijvoorbeeld een stad als Amsterdam rijk is en wat dit betekent voor de zorg aldaar. Latour beging hier de fout die velen maken, namelijk spirituele zorg gelijk stellen aan religieuze zorg. Dit is een grote misvatting mét gevolgen, want als er slechts op religieuze aspecten gefocust wordt, blijven andere, minstens zo belangrijke, delen van spiritualiteit onderbelicht.
Aandacht voor die religieuze gebruiken van een patiënt is uiteraard wel belangrijk. Religie is immers vaak troostgevend. Religie biedt houvast. En religie biedt rituelen die het sterven en de dood min of meer hanteerbaar maken voor zowel patiënt als naasten. Het belang hiervan is niet te onderschatten. Ruimte voor religie is in het kader van End-of-life-care een essentieel aspect dat bijdraagt aan een goede start van een rouwproces van de naasten. Kennis op dit gebied bij de zorgverlener is dan ook van groot belang.
Er is echter meer relevant dan enkel aandacht voor religie en in het verlengde daarvan de aandacht voor culturele aspecten rondom het sterven van een patiënt. Niet elke patiënt, allochtoon of autochtoon, hangt nog (actief) een religie aan. In onze westerse, inmiddels sterk geseculariseerde, samenleving is actieve religiositeit allang geen vast gegeven meer. Betekent dit dat er buiten de groep mensen die nog wel actief met religie bezig zijn er geen behoefte is aan ondersteuning op spiritueel gebied? Als bij de term spirituele zorg de focus gelegd wordt op religie, dan waarschijnlijk niet. Maar spirituele zorg is zoals gezegd méér dan aandacht voor religie.
Overzicht aanhang religie in Nederland 2005/2006 volgens het CBS: 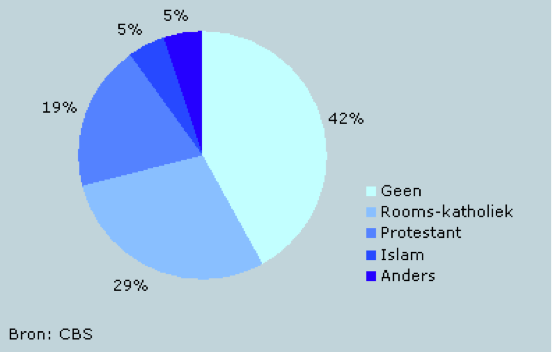 Bron: www.cbs.nl
Bron: www.cbs.nl
Spiritualiteit is echter voor velen een lastig begrip. Het roept associaties op die veelal negatief zijn voor een grote groep mensen. Zweverigheid, new age, geloof, esoterie; slechts enkele termen die vaak genoemd worden als zijnde kenmerkend voor spiritualiteit. Bezigheden als meditatie en yoga worden gelieerd aan spiritualiteit. De gemiddelde nuchtere Nederlander heeft, kan, of wil hier niets mee en noemt zichzelf daarom ?niet spiritueel?.
In 2010 is de richtlijn spirituele zorg gepresenteerd. Deze richtlijn is ontstaan vanuit een initiatief van Agora, landelijk platform palliatieve zorg, en ontwikkeld door een door hen ingestelde werkgroep. In de palliatieve zorg is aandacht voor spiritualiteit één van de aandachtsgebieden, naast aandacht voor fysieke en psychosociale aspecten. In deze consensus based richtlijn is ook het begrip spiritualiteit omschreven:
Spiritualiteit is ?het levensbeschouwelijk functioneren van de mens, waartoe ook de vragen van zinervaring en zingeving gerekend worden’. Het gaat bij spiritualiteit om alle mogelijke – van godsdienstige tot alledaagse – bronnen van inspiratie. Voor sommige mensen ligt het accent hierbij op het gevoelsleven (bijv. bidden, genieten van de natuur, literatuur, muziek, kunst) of activiteiten (mediteren, rituelen voltrekken of zich inzetten voor een goede zaak), anderen beleven het meer intellectueel (contemplatie, studie). Spiritualiteit heeft invloed op het hele bestaan, is dynamisch, en heeft meer te maken met de bron van een levenshouding dan met een af te bakenen levensgebied.
Deze definitie laat zien dat spiritualiteit veel omvattender is dan alleen religie. Sterker nog, deze definitie maakt zichtbaar dat in feite ieder mens spiritueel is.
Spirituele zorg als onderdeel van End-of-life-care blijkt dus veel breder bezien te moeten worden en dient gericht te zijn op elke patiënt, ongeacht religieuze of culturele achtergrond van deze patiënt. Een zorgverlener kan en mag dus nooit veronderstellen dat een niet-religieuze patiënt geen spirituele zorg nodig heeft.
Een tweede belangrijk aspect is het hardnekkige misverstand dat alleen de geestelijk verzorger de aangewezen persoon is om spirituele zorg te verlenen. Zorg voor spiritualiteit is een taak van de gezamenlijke zorgverleners en niet in de laatste plaats voor de arts en verpleegkundige. Overigens staat dit ook expliciet vermeld in het beroepsprofiel voor verpleegkundigen (Leistra 1999):
?De verpleegkundige gaat uit van een mensbeeld waarin de onderlinge wisselwerking van en een samenvattende visie op alle aspecten en dimensies van het mens zijn sterk benadrukt worden. Het gaat daarbij om lichamelijke, psychische, sociale en spirituele aspecten en dimensies.?
In de richtlijn spirituele zorg wordt een onderscheid gemaakt in de verantwoordelijkheden ten aanzien van spirituele zorg per beroepsgroep. De taken worden onderverdeeld in een ABC:
A: Aandacht
B: Begeleiding
C: Crisisinterventie.
Er wordt vanuit gegaan dat elke beroepsgroep een primaire focus heeft (Somatisch, Psychosociaal of Spiritueel) die maatgevend is voor de mate van verantwoordelijkheid op gebied A, B en C. Deze taakverdeling laat duidelijk zien dat de verpleegkundige en arts wel degelijk een verantwoordelijkheid hebben ten aanzien van spirituele zorg.
Als duidelijk is dát er een verantwoordelijkheid ligt ten aanzien van spirituele zorg, dan volgt al snel het volgende punt: hóe verleen je deze zorg? In een Evidence Based gerichte medische wereld is dit een vraag die erg relevant is. Aandacht voor deze kant van zorg vraagt namelijk om een heel andere benadering van zorg. Spirituele zorg is niet Evidence Based. Het vraagt aandacht voor een kant van zorg die dichter op de huid van de zorgverlener zit en daarmee ongemakkelijker kan voelen. Men kan zich niet verschuilen achter medische terminologie of -handelingen. Er wordt een beroep gedaan op andere competenties , er wordt een beroep gedaan op het eigen mens-zijn.
In de richtlijn spirituele zorg staan enkele diagnostische instrumenten beschreven die zinvol kunnen zijn bij het in kaart brengen van de spiritualiteit van de patiënt. Dit varieert van een korte verkenning in de vorm van drie standaard vragen tot modellen die de spirituele geschiedenis van een patiënt in kaart kunnen brengen (zoals FICA en SPIRIT, 2 Amerikaanse modellen).
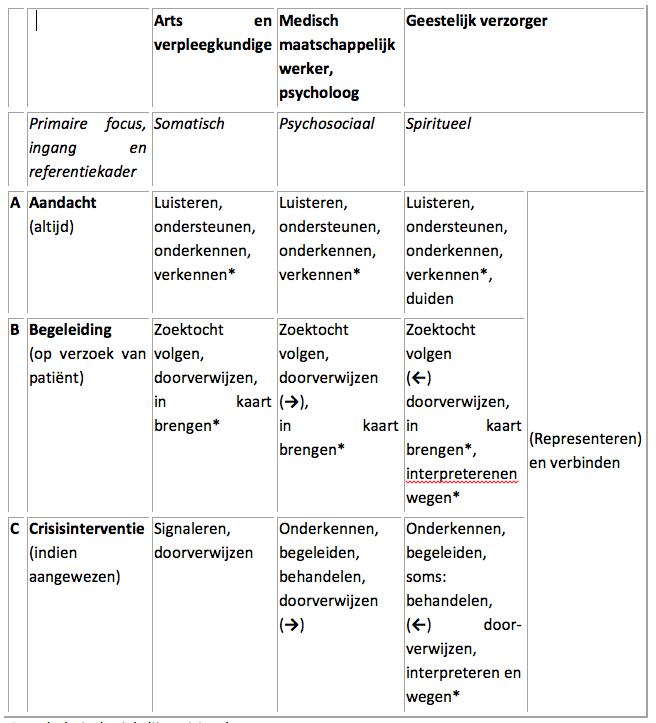 De tabel uit de richtlijn spirituele zorg. Bron: http://www.oncoline.nl/index.php?pagina=/richtlijn/item/pagina.php&id=32003&richtlijn_id=627
De tabel uit de richtlijn spirituele zorg. Bron: http://www.oncoline.nl/index.php?pagina=/richtlijn/item/pagina.php&id=32003&richtlijn_id=627
Er zijn handvatten bedacht en ontwikkeld die ingezet kunnen worden bij de begeleiding van de patiënt op het spirituele gebied. Er is bijvoorbeeld het lagenmodel van Erhard Weiher, een theorie die er van uit gaat dat er in een zin meerder lagen kunnen zitten: een fysieke, psychische, sociale en spirituele laag. Hier kan in geoefend worden zodat de patiënt beter en op meerdere zorgaandachtsgebieden gehoord wordt. De presentietheorie van Andries Baart is een ander voorbeeld. Deze theorie omhelst een eenvoudig klinkend concept: ?Er zijn?. Een concept dat in de praktijk vaak niet eenvoudig blijkt. Al dit soort handvatten zijn uitermate nuttig, ze geven handen en voeten aan een deelgebied van zorg dat in feite nauwelijks vast te pakken is. Maar uiteindelijk zal de zorgverlener het belangrijkste instrument in moeten zetten: zichzelf.
Dit vraagt een hernieuwd vinden van de balans tussen persoonlijke betrokkenheid en professionele afstandelijkheid. Het vraagt om zelfreflectie: bewustzijn van eigen visie, eigen normen en waarden zijn essentiële factoren wil goede spirituele zorg geboden kunnen worden. Want om de ander te zien moet je eerst jezelf zien.
Spirituele zorg beperken tot zorg voor religieuze- en culturele aspecten zoals vaak gebeurt, is misschien daarom wel een veiliger keuze: de rituelen van de ander worden een eigen ritueel om niet daadwerkelijk nabij te hoeven komen. Het blijft echter een gemiste kans: goede End-of-life-care is geen goede End-of-life-care zonder spirituele zorg in de brede zin des woords.
Bronnen:
1. Zie: http://blog.han.nl/acute-intensieve-zorg/lopend-onderzoek/project-end-of-life-care-bij-ic-patienten/
2. Zie ook artikel in Trouw d.d. januari 2013: http://www.trouw.nl/tr/nl/8564/Maand-van-de-Spiritualiteit/article/detail/3373211/2013/01/07/Elk-mens-is-spiritueel-maar-weet-het-vaak-niet.dhtml
3. Zie: http://www.palliatief.nl/Portals/31/richtlijnen/2010-augustus-richtlijn-spirituele-zorg-pallialine-richtlijnen-palliatieve-zorg.pdf
4. De definitie voor palliatieve zorg van de WHO (World Health Organization) luidt: Palliative care is an approach that improves the quality of life of patients and their families facing the problem associated with life-threatening illness, through the prevention and relief of suffering by means of early identification and impeccable assessment and treatment of pain and other problems, physical, psychosocial and spiritual. (Bron: http://www.who.int/cancer/palliative/definition/en/)
5. In 2009 is een rapport gepresenteerd met een eerste aanzet tot het vastleggen van competenties die relevant zijn bij verlenen van spirituele zorg: http://www.agora.nl/Portals/31/Plan%20van%20aanpak%202008-2010/competenties-spirituelezorg-_tcm19-186086.pdf







